DOPASOWNIE CPAP

Obturacyjny bezdech senny
DeVilbiss

Poznawanie CPAP
DeVilbiss
CPAP to niewielki aparat, stosowany przy niewydolności oddechowej oraz chrapaniu. Ponadto jest jednym z najskuteczniejszych narzędzi w leczeniu obturacyjnego bezdechu sennego. Jest bezpieczną alternatywą dla terapii farmakologicznej i operacji korygujących wady anatomiczne górnych dróg oddechowych, a pozytywne efekty jego używania często są zauważalne już od pierwszego zastosowania.
Największymi zaletami terapii CPAP są:
- obniżenie ciśnienia tętniczego – zmniejsza się ryzyko rozwoju nadciśnienia,
- obniżenie ryzyka wystąpienia udaru i zawału serca,
- zmniejszone ryzyko rozwoju cukrzycy,
- zmniejszenie nocnego niedokrwienia serca,
- rozrzedzenie krwi – ustępują obrzęki obwodowe odpowiedzialne m.in. za potrzebę częstego oddawania moczu w nocy,
- wsparcie przy leczeniu chorób współistniejących – zniwelowanie ich objawów i obniżenie ryzyka powikłań.
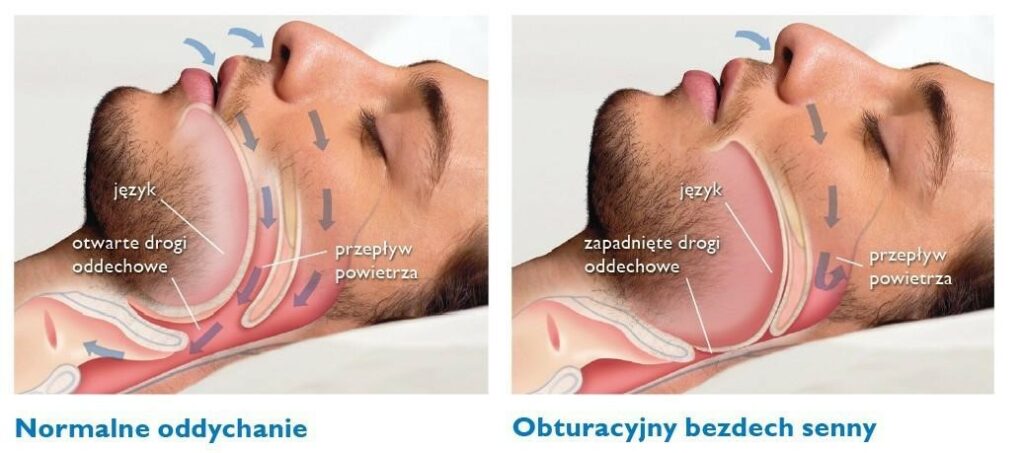
Mechanizm działania aparatu CPAP jest dość prosty. U osób z zespołem bezdechu sennego w trakcie snu, dochodzi do częściowego zapadania się gardła i języka, które prowadzi do chrapania i bezdechów. Dzięki CPAP powietrze pod stałym dodatnim ciśnieniem podawane jest bezpośrednio do dróg oddechowych chorego, przez co utrzymuje język i gardło we właściwej pozycji, nie dopuszczając do ich zapadania. Dzięki temu drogi oddechowe pozostają drożne a epizody bezdechu ustają.
Do otrzymania refundacji na CPAP z NFZ uprawnia:
„Zlecenie na zaopatrzenie w wyroby medyczne będące przedmiotami ortopedycznymi i środki pomocnicze”.
Zlecenie, po otrzymaniu od lekarza, należy potwierdzić w oddziale NFZ. Refundacja na aparat CPAP przysługuje każdemu pacjentowi raz na 5 lat i wynosi 1890 ZŁ tj. 90% limitu NFZ, który wynosi 2100,00 zł.
Placówki NFZ http://www.nfz.gov.pl/kontakt/oddzialy-nfz/
Ścieżka ubiegania się o dofinansowanie PCPR/MOPS
O dofinansowanie mogą się Państwo również zwrócić do innych instytucji:
Państwowy Fundusz Rehabilitacji Osób Niepełnosprawnych https://www.pfron.org.pl/kontakt/
Powiatowe Centrum Pomocy Rodzinie http://www.pcpr.info/
Ośrodki Pomocy Społecznej https://ops.pl/strony-ops-ow/
Punkt wydawania sprzętu medycznego https://www.google.pl/maps/place/Ewy+1,+03-641+Warszawa/@52.2906483,21.0562056,17z/data=!3m1!4b1!4m5!3m4!1s0x471ece95dcd34fad:0x71341960b8fc05a1!8m2!3d52.290662!4d21.058405
Choć w Polsce zakup aparatu CPAP jest częściowo refundowany przez NFZ, nie wiele osób może sobie pozwolić na taki wydatek. Dodatkowo każdy pacjent ma inną tolerancję na stosowanie protezy powietrznej i zawsze może się okazać, że taka forma leczenia powoduje u niego dyskomfort uniemożliwiający skuteczną terapię.
Tu dobrym rozwiązaniem jest wypożyczenie. Aparaty CPAP poprawiają jakość życia, a niekiedy nawet je ratują. Jeśli Ty też cierpisz na obturacyjny bezdech senny, powinieneś bezwzględnie zaopatrzyć się w swój CPAP. Jeśli jednak nie jesteś pewny co do jego działania i nie chcesz od razu kupować sprzętu za pełną kwotę, my oferujemy idealne rozwiązanie tej sytuacji. W nowej wypożyczalni na oddechowy.pl, możesz wypróbować przepisany przez Twojego lekarza aparat i na tej podstawie zdecydować o jego kupnie na stałe lub o zmianie sprzętu. Jest to także wspaniałe rozwiązanie dla osób, które oczekują na wydanie nowego aparatu np. po reklamacji, a nie chcą przerywać kuracji. Ze względów higienicznych wymagany jest jedynie zakup odpowiedniej maski, która i tak przyda się w przyszłości przy regularnym zakupie aparatu CPAP. Sprzęt dostaniesz już zaprogramowany według zaleceń lekarza i gotowy do użytku.
Link do wypożyczalni na oddechowy http://www.oddechowy.pl/index.php/wypozyczalnia-aparatow-cpap
PODSTAWOWE INFORMACJE. CZYM JEST BEZDECH SENNY?
OBTURACYJNY BEZDECH PODCZAS SNU
Bardzo dużo osób chrapie, niektórzy tak głośno, że może to przeszkadzać innym. Jest to tak zwane „chrapanie asocjalne” i może być objawem choroby związanej z zaburzeniami oddychania w czasie snu – Obturacyjnego Bezdechu Podczas Snu (OBPS) [Obstructive Sleep Apnea Syndrome – OSAS].
Mimo rosnącego zainteresowania, w warunkach polskich ta choroba jest nadal mało poznana i niedoceniana, zarówno przez chorych jak i szereg lekarzy którzy mogą mieć styczność z osobami dotkniętymi tymi zaburzeniami. Jest to szczególnie istotne z dwóch powodów:
Nieleczone zaburzenia oddychania w czasie snu mogą być przyczyną wywołującą lub zaostrzającą przebieg innych chorób między innymi nadciśnienia tętniczego, choroby niedokrwiennej serca (tzw. wieńcówki). Mogą również być odpowiedzialne za częstsze występowanie udarów mózgu. Osoby nieleczone, u których występuje OBPS o znacznym stopniu nasilenia, ze względu na znaczną senność, uczucie ciągłego zmęczenia, niewyspania, nie są w stanie normalnie funkcjonować. Niezmiernie istotnym jest również fakt, że chorzy na OBPS mogą znacznie częściej niż inni być sprawcami wypadków komunikacyjnych z powodu zaśnięcia za kierownicą.
Podstawowe informacje na temat częstości występowania zaburzeń oddychania w czasie snu.
Zaburzenia oddychania w czasie snu jako oddzielna jednostka chorobowa – OBPS, a w piśmiennictwie anglojęzycznym OSA lub OSAS pojawił się w II połowie ubiegłego stulecia. Jeżeli przyjrzeć się jednak dokładnie literaturze pięknej, już w przypadku Dionizjosa z Heraklei żyjącego w 4 w p.n.e., należałoby podejrzewać istnienie OBPS. Łakomstwo doprowadziło Dionizjosa do niespotykanej otyłości i senności w czasie dnia i w celu wybudzenia z głębokiego snu lekarze stosowali długie igły wkłuwane w skórę brzucha lub klatki piersiowej. Podobne dolegliwości stały się udziałem króla Magasa opisanego przez Ateneusza w 258 r p.n.e. Przez długie lata chorych ze znacznego stopnia otyłością i sennością w czasie dnia zwykło określać się mianem zespołu Pickwicka. Literackim pierwowzorem takiej postaci jest Joe – chłopiec stajenny, z powieści “Klub Pickwicka” Karola Dickensa. Był to chłopak otyły, niezwykle głośno chrapiący, który potrafił zasnąć nawet na stojąco.
W literaturze medycznej można znaleźć bardzo dużo prac analizujących częstość występowania zaburzeń oddychania w czasie snu. Wydaje się jednak, że najbardziej cenna jest analiza przeprowadzona przez autorów z uniwersytetu stanu Wisconsin. Pani Prof. T. Young oraz współpracownicy, przeprowadzając badania na grupie 602 osób w wieku pomiędzy 30 a 60 lat, wykazali, że u 2% kobiet oraz 4% mężczyzn można rozpoznać OBPS. Jeżeli weźmie się pod uwagę liczbę mieszkańców Polski to można się spodziewać, że w Polsce znajduje się obecnie około 450 tys. osób dotkniętych tymi problemami. Nawet jeżeli przyjmie się istnienie zasadniczych różnic pomiędzy populacją amerykańską oraz polską (wynikających np. z odmiennej częstości występowania otyłości) jest to bardzo dużo. Sama liczba chorych, u których te zaburzenia występują jest bardzo duża, należy jednocześnie zdać sobie sprawę z faktu, że nic nie wskazuje na to, aby problem ten miał szansę zostać rozwiązany lub nawet zmniejszony w najbliższym czasie. Badania chorych na OBPS są prowadzone w naszym kraju od nieco ponad 10 lat, w skali całego kraju do całkiem niedawna największą liczbę chorych przyjmowały dwie pracownie: jedna w Instytucie Gruźlicy i Chorób Płuc oraz druga w Klinice Pneumonologii AM, przy czym obydwa ośrodki działają na terenie Warszawy. Są to niewątpliwie ośrodki o największym w tej dziedzinie doświadczeniu, począwszy od pierwszej połowy lat 90-ych rozwijały się kolejne placówki zajmujące się diagnostyką oraz leczeniem OBPS i obecnie chorzy mieszkający również we Wrocławiu, Katowicach, Bydgoszczy, Poznaniu, Lubinie mają ułatwiony dostęp do diagnostyki oraz leczenia przy podejrzeniu zaburzeń oddychania w czasie snu.
Dlaczego niektórzy przestają w nocy oddychać?
OBPS jest chorobą w przebiegu której w czasie snu pojawiają się przerwy w oddychaniu zwane bezdechami. Zgodnie z definicją medyczną za bezdech (apnea) uznawany jest brak przepływu przez drogi oddechowe. Bezpośrednią przyczyną występowania bezdechów u chorych na OBPS jest zapadanie się miękkich części w obrębie gardła; chorym zapada się podniebienie miękkie, język cofa się w głąb gardła, może również dojść do zapadania się innych części w obrębie gardła. Efektem końcowym jest początkowo zmniejszenie a następnie całkowite zamknięcie światła tego odcinka dróg oddechowych co przejawia się właśnie bezdechem. Mimo wielu badań przeprowadzonych do tej pory nie udało się jednoznacznie ustalić przyczyny, która prowadzi do powstawania zaburzeń. Bierze się przede wszystkim pod uwagę 2 grupy czynników:
- nieprawidłowości anatomiczne występujące na poziomie gardła i/lub nosa. U dużej części chorych na OBPS można stwierdzić skrzywienie przegrody nosa, powiększenie migdałków podniebiennych oraz języka. Istotnym czynnikiem, który może również wpływać na drożność gardła jest otyłość, która prowadzi do odkładania się tłuszczu w okolicach gardła i szyi.
- zaburzenia nerwowej regulacji mięśni zaopatrujących gardło. Bezpośrednio po zaśnięciu dochodzi do obniżenia napięcia mięśni języka, podniebienia miękkiego i gardła. Zjawisko to u osób zdrowych nie przynosi żadnych nieprawidłowych następstw ale u chorych na OBPS, jeżeli dodatkowo występuje np. skrzywienie przegrody nosa lub bardzo powiększone migdałki podniebienne, prowadzi to do powstania bezdechów.
Nie zawsze bezdechy występujące podczas snu są przejawem choroby, w niewielkiej liczbie mogą występować również u osób zdrowych. W celu odróżnienia stanu prawidłowego od choroby oblicza się tak zwany wskaźnik bezdechu (Apnea Index – AI), jest to liczba bezdechów przypadających na jedną godzinę snu. Uważa się, że u zdrowych może on przyjmować maksymalnie wartość 10; co oznacza, że zdrowi ludzie mogą mieć nawet do 10 bezdechów na każdą godzinę snu. Zdarza się natomiast u chorych, że podczas jednej nocy rejestruje się nawet po 400 czy 500 bezdechów. Jeżeli pododaje się czas trwania poszczególnych zaburzeń, często okazuje się, że przez ponad połowę czasu snu chory wcale nie oddycha. Czas trwania bezdechów jest różny, średnio zawiera się pomiędzy 20 a 30 s, aczkolwiek notuje się bezdechy trwające nawet 2-2.5 minuty.
Jakie następstwa mają bezdechy?
Z powodu zamknięcia dróg oddechowych dochodzi do zaburzenia jednej z najistotniejszych funkcji układu oddechowego, wymiany powietrza w płucach. W czasie bezdechu dochodzi do obniżenia zawartości tlenu, a co za tym idzie do niedotlenienia wszystkich organów, w tym również tych najbardziej wrażliwych na obniżenie zawartości tlenu we krwi tj.: mózgu, sercu, nerkach, wątrobie. Bardzo przydatnym wykładnikiem utlenowania organizmu jest wysycenie krwi tętniczej tlenem: saturacja (SaO2). U osób zdrowych SaO2 zawiera się zazwyczaj w zakresie 95-98%, natomiast w czasie bezdechu, w zależności między innymi od jego czasu trwania, obserwuje się nierzadko obniżenie SaO2 do poniżej 50% a nawet 40%. Dla uzmysłowienia jak poważne są to zaburzenia można powiedzieć, że gdyby zdrowego człowieka nagle przenieść na szczyt Mount Everest to zmierzona wartość SaO2 wynosiłaby właśnie około 50%. Należy jednocześnie w tym momencie zaznaczyć, że na tak dużą wysokość (8848 m n.p.m.) żaden z himalaistów nie wchodzi bez długotrwałego okresu adaptacji do warunków wysokogórskich i bardzo niewiele osób weszło tam bez pomocy maski tlenowej.
Oprócz obniżenia zawartości tlenu we krwi, w czasie bezdechu dochodzi do szeregu innych nieprawidłowości: podnosi się ciśnienie krwi (wartość ciśnienia skurczowego może przekraczać nawet 200 mmHg!), występują zaburzenia rytmu serca.
Każdy bezdech musi się w którymś momencie zakończyć. Dochodzi do tego w wyniku wybudzenia; chory budzi się na okres kilku kilkunastu sekund, wybudzenie związane jest ze wzrostem napięcia mięśniowego – dochodzi do otwarcia górnych dróg oddechowych chory gwałtownie nabiera powietrza, wykonuje kilka oddechów, po czym ponownie zasypia i za chwilę zaczyna się kolejny bezdech. Z jednej strony wybudzenia pełnią role obronną – nie dopuszczają do tego aby chory się udusił w czasie snu, ale z drugiej strony, trudno oczekiwać od osoby, która budzi się kilkaset razy w ciągu każdej nocy aby była w stanie normalnie funkcjonować w czasie dnia. Powtarzające się po wielokrotnie wybudzenia prowadzą do rozbicia prawidłowej struktury snu, tj. takich zmian w czasie trwania poszczególnych faz snu które nie warunkują odpowiedniego wypoczynku. U chorych na OBPS dochodzi do skrócenia czasu trwania snu głębokiego oraz snu REM (sen szybkich ruchów gałek ocznych – faza snu, w której występują marzenia senne).
Dolegliwości i objawy związane z zaburzeniami oddychania w czasie snu
W celu łatwiejszego opisu, dolegliwości oraz objawy OBPS dzielone są na występujące w czasie snu oraz okresie dnia. Okazuje się jednak, że dla chorych najistotniejszym problemem są dolegliwości, które odczuwają w czasie dnia, natomiast najbliższe otocznie chorego najbardziej uskarża się na to co dzieje się z chorym w czasie snu.
Okres snu
- Chrapanie. Dźwięki chrapania towarzyszą człowiekowi od tak dawna, że przez wiele lat traktowane było jako coś całkowicie normalnego i prawidłowego. Problematyka chrapania pojawiała się w literaturze od dość dawna ale raczej w aspekcie nierzadko uciążliwego dla otoczenia hałasu, co w przypadku osób o skłonnościach do radykalnego rozwiązywania problemów mogło być nawet powodem do sięgnięcia po broń; John Wesley Hardin – słynny rewolwerowiec z Teksasu zastrzelił którejś nocy gościa sąsiedniego pokoju hotelowego, który w czasie snu bardzo głośno chrapał. Hardin, który w czasie swojego krótkiego życia (1853-1895) zastrzelił ponoć ponad 30 osób musiał zostać doprowadzony do ostateczności, gdyż jak głosi legenda, szczycił się tym, że nigdy nie zastrzelił nikogo, kto na to naprawdę nie zasługiwał.
Z patofizjologicznego punktu widzenia, dźwięk chrapania powstaje głównie w fazie wdechu, w wyniku wibrowania miękkich, struktur górnych dróg oddechowych, pozbawionych podpory kostnej lub chrzęstnej. Wbrew wcześniejszym opiniom w powstawaniu tych dźwięków mogą brać udział nie tylko podniebienie miękkie oraz języczek ale również inne elementy górnych dróg oddechowych – aż do poziomu strun głosowych. Tak złożona etiologia, udział wielu różnych elementów sprawia, że opracowanie skutecznej metody likwidowania tej dolegliwości stanowi nadal ogromne wyzwanie dla medycyny. To, że chrapanie jest powszechne wiadomo od dawna, dokładna ocena częstości tego zjawiska jest jednak bardzo utrudniona. Dane z piśmiennictwa są zdecydowanie rozbieżne: uważa się, że od 5 do ponad 80% mężczyzn i 2-57% kobiet chrapie regularnie. Chrapanie jest nieodłącznym objawem związanym z OBPS. W przypadkach o znacznym zaawansowaniu chory chrapie bez względu na to w jakiej pozycji śpi: na siedząco, na brzuchu na plecach czy na którymś boku. Dla zaburzeń oddychania w czasie snu typowe jest chrapanie wyjątkowo głośne i nieregularne. Zdarza się jednak, że w początkowym okresie choroby chrapanie znika lub zmniejsza swoje nasilenie podczas snu w ułożeniu na brzuchu lub boku. Dźwięki chrapania ulegają natomiast znacznemu nasileniu po spożyciu alkoholu czy po przyjęciu leków nasennych. Nierzadko są na tyle głośne, że małżonki chorych nie są w stanie wytrzymać ani w jednym łóżku a czasem nawet w jednym pokoju – chrapanie bywa niestety również przyczyną poważnych rodzinnych problemów. Chrapiący są zmorą wyjazdów wakacyjnych czy służbowych i potrafią wprawić w zdziwienie a nawet przerażenie przygodnych towarzyszy podróży autobusem, pociągiem czy samolotem. Nieregularność chrapania u chorych na OBPS związana jest okresami bezdechu – wtedy kiedy nie ma przepływu powietrza przez drogi oddechowe nie są również słyszalne dźwięki chrapania; bardzo głośne wręcz dramatyczne dźwięki pojawiają się w momencie wybudzenia.
- Bezdechy obserwowane przez domowników. O fakcie występowania bezdechów w czasie snu chory dowiaduje się zazwyczaj od osób, które go obserwują w czasie snu. Bywa, że to właśnie zaniepokojone małżonki prowadzą chorych do lekarza, bo zauważyły, że mąż przestaje w nocy co chwilę oddychać. Niemal regułą jest, że częstotliwość i czas trwania bezdechów zwiększa się wyraźnie po spożyciu alkoholu przed snem.
- Niespokojny sen. Chorzy na OBPS śpią bardzo niespokojnie – wymachują rękami, poruszają nogami, kręcą się co może być przyczyną poważnych urazów u współmałżonka. Zazwyczaj nie zdają sobie zupełnie sprawy ze swojego zachowania i dowiadują się o nim od członków najbliższej rodziny. Często budzą się w nocy z uczuciem duszności, dławienia i zatykania w gardle. Takie dolegliwości są często powodem zdenerwowania, przerażenia a nawet strachu przed uduszeniem czy nawet śmiercią.
- Częste oddawanie moczu w nocy. Jest to wyjątkowo uciążliwy objaw, który występuje u wielu chorych, zdarza się, że są zmuszeni do wstawania nawet co godzinę w celu oddania moczu. Należy jednak zaznaczyć, że zwiększona częstotliwość oddawania moczu w nocy może towarzyszyć także innym chorobom np. niewydolności serca chorobom nerek lub przerostowi gruczołu krokowego. Jeżeli problem zaburzeń oddychania w czasie snu dotyczy małych dzieci może się również zdarzyć mimowolne oddawanie moczu – w grupie osób dorosłych zdarza się to znacznie rzadziej.
- Wybudzenia. Jak wcześniej wspomniano, każdy bezdech kończy się wybudzeniem, większości z nich chorzy jednak następnego dnia nie pamiętają. Zdarza się jednak, że po niektórych bezdechach chorzy budzą się na nieco dłużej, często jest to właśnie związane z uczuciem lęku, niepokoju, duszności, uczucia przyspieszonego bicia serca. Bywa również tak, że bezdechy występujące bezpośrednio po zaśnięciu chorzy odczuwają jako trudności w zaśnięciu i z tego powodu poszukują pomocy lekarskiej.
- Nadmierne pocenie się to kolejna nieprzyjemna dolegliwość związana z zaburzeniami oddychania w czasie snu. Rano chorzy często budzą się zlani potem, dość często skarżą się na to, że poduszka jest całkowicie mokra a piżama nadaje się jedynie do prania.
OBJAWY WYSTĘPUJĄCE W CZASIE DNIA
- Uczucie niewyspania, należy do jednej z częściej zgłaszanych dolegliwości, chorzy często się skarżą, że bez względu na to czy spali 6, 8, czy 10 godzin, rano budzą się zmęczeni, niewyspani, i jedyna rzecz na jaką mają ochotę to iść dalej spać. Niektórzy budzą się tak zmęczeni jak po wykonaniu jakiegoś bardzo dużego wysiłku fizycznego. Takie uczucie zmęczenia, znużenia towarzyszy większości chorych przez cały dzień.
- Nadmierna senność w czasie dnia. Jest to najbardziej typowa dolegliwość związana z OBPS. Chory na OBPS potrafi zasnąć bez względu na sytuację w jakiej się znajdzie: podczas czytania gazety, oglądania telewizji, zdarza się również, że osoby nie leczone zasypiają podczas rozmowy przez telefon czy nawet przy stole podczas obiadu czy kolacji. Nadmierna senność i zasypianie w czasie dnia jest dolegliwością nie tylko krępującą ale może być również bardzo niebezpieczną i to nie tylko dla samego chorego. Chorzy na OBPS potrafią również zasnąć podczas prowadzenia samochodu czy też innych pojazdów mechanicznych. Jeden z pacjentów warszawskiej pracowni zaburzeń oddychania w czasie snu zasypiał oczekując na zmianę świateł na skrzyżowaniu. Pikanterii tej autentycznej historii dodaje charakter pracy jaką wykonywał – był zawodowym kierowcą który jeszcze kilka miesięcy przed ustaleniem właściwego rozpoznania rozwoził po całej Polsce benzynę w cysternach. Inny chory, który zgłosił się na badania to zawodowy pilot wojskowy….. . Zasypianie podczas prowadzenia samochodu to olbrzymi problem, nadal nie do końca poznany i co gorsza nie doceniany. Objawy pochodne nadmiernej senności, ciągłego zmęczenia i niewyspania to trudności z koncentracją uwagi, kłopoty z zapamiętywaniem, upośledzenie pamięci. Część chorych ma również skłonność do reakcji depresyjnych.
- Poranne bóle głowy, związane są prawdopodobnie z podwyższonym w czasie snu stężeniem dwutlenku węgla we krwi, który posiada zdolność do rozszerzania naczyń krwionośnych w mózgu co może prowadzić do pojawienia się bólów głowy. Nie można jednak wykluczyć, że są one wywołane również cyklicznymi zmianami ciśnienia tętniczego krwi związanymi z bezdechami. Dolegliwości rozpoczynają się zaraz po obudzeniu i zazwyczaj mają tendencję do ustępowania w czasie dnia.
- Zaburzenia potencji. Obniżenie sprawności seksualnej, zmniejszenie popędu może dotyczyć nawet około jednej trzeciej mężczyzn z zaburzeniami oddychania podczas snu. Prowadzi to do potęgowania niepokoju i frustracji chorych, bywa również odpowiedzialne za rozpad związków małżeńskich.
Dane kontaktowe
e-mocja™
E-mocja Sp. z o.o.
Biuro handlowe:
ul. Ewy 1
03-641 Warszawa
tel. 22 380 32 80
tel. kom: +48 784 636 639
lub +48 606 933 911
e-mail: biuro@emocja.pl
W czym możemy pomóc?
“Administratorem Pani/Pana danych osobowych jest e-mocja™ ul. Złota 61 lok. 100 z siedzibą w Warszawie 00-819. Podane przez Panią/Pana dane osobowe będą przetwarzane w celu odpowiedzi na przesłaną wiadomość oraz ewentualnej dalszej komunikacji marketingowej.”
Twoja opinia
Każda Twoja uwaga jest dla nas cenna. Jeśli chcesz wyrazić swoją opinię – napisz: biuro@emocja.pl
Copyright © 2021 e-mocja™ | Wszelkie prawa zastrzeżone.
